Bei vielen Patienten in Notaufnahme oder ZNA besteht ein veränderter Bewusstseinszustand oder eine unklare Vigilanzminderung. Hier sollte man sich immer die Frage stellen: Könnte es auch eine Intoxikation sein? Im folgenden Artikel möchten wir mit euch besprechen, welche Hinweise es in Anamnese, Untersuchung und Diagnostik auf das Vorliegen von Vergiftungen gibt und wie man die Substanzgruppe einengen, oder manchmal sogar identifizieren kann.
Could it be poison?
Warum sollte man sich überhaupt fragen, ob bei unklarer Bewusstseinsveränderung oder Vigilanzminderung eine Intoxikation vorliegt?
In einer kleinen Studie aus einer Notaufnahme in den USA von 317 Patienten mit unklaren Bewusstseinsveränderungen (nicht reagierend, lethargisch, agitiert und wesensverändert) waren mit 28 % der Fälle neurologische Erkrankungen die häufigste Ursache, direkt gefolgt von Vergiftungen in 21 % der Fälle. Trauma und psychiatrische Erkrankungen waren für je 14 % der Fälle ursächlich, Infektionen für weitere 10 %.1
In einer Studie der Charité mit immerhin 1027 Patienten mit Koma unklarer Genese in der Notaufnahme bestanden Intoxikationen bei 19 % (165 von 854) der Patienten, die bei Vorstellung in der Notaufnahme noch ein persistierendes Koma hatten. Intoxikationen waren damit nach Epilepsie und intrakraniellen Blutungen, welche jeweils 22 % der Komata erklärten, die dritthäufigste Ursache.2
Intoxikationen sind also alles andere als „Kolibris“, sondern gehören bei verändertem Bewusstseinszustand und unklarem Koma zu den häufigsten Differentialdiagnosen, sind sogar unter den Top 3. Leider können wir jedoch nicht einfach einen Standardtest durchführen, der uns sagt, ob eine Vergiftung vorliegt und welche das ist. Vielmehr müssen wir unseren Hirnschmalz einsetzen, um eingrenzen zu können, ob eine Vergiftung vorliegt und welche das sein könnte.
Erstmaßnahmen
Bevor wir allerdings dazu kommen, nachdenken zu können, müssen wir in der Notfallmedizin ja oftmals erst Patienten stabilisieren. In dieser ersten Phase, in der es weniger darum geht, was der Patient hat, sondern was der Patient braucht, können gängige Schema wie das ABCDE-Schema auch bei möglicher Intoxikation verwendet werden.
Anfangen sollte man ausnahmsweise mit dem E des ABCDE-Schemas, besonders im Rettungsdienst. Hier hilft ein prüfender Blick auf die Umgebung und auf den Patienten, ob eventuell eine Eigengefährdung vorliegt. Es lohnt sich zumindest, kurz zu bedenken, ob eine inhaltive Intoxikation wie eine CO-Intoxikation vorliegen könnte oder ob über die Haut aufnehmbare Gifte wie E 605, Erbrochenes mit Zyaniden oder Flusssäure vorhanden sein könnten.
Bei vielen Substanzen kann hier auch schon mit einer Notdekontamination bestehend aus Entkleiden sowie gegebenenfalls dem groben Abwaschen des Körpers und dem gründlichen Abreiben eventuell betroffener Stellen ein Großteil des Giftes eliminiert werden. Entscheidend scheint dabei bei den meisten Stoffen vor allem das trockene Abreiben, z. B. mittels eines Handtuches zu sein.3,4
Bei der Atemwegssicherung sollte die Intubation aus unserer Sicht vor allem an fehlenden Schutzreflexen und dem klinischen Eindruck festgemacht werden. Eine GCS von 8 oder weniger als Indikation zur Intubation wurde für Intoxikationen nicht hinreichend evaluiert und wird in die Literatur kontrovers diskutiert, kann jedoch zur Orientierung genutzt werden.
Duncan und Kollegen mussten bei 77 intoxikierten Patienten, von denen 12 eine GCS von 8 oder weniger hatten, nur einen Patienten, der initial eine GCS von 12 hatte im Verlauf intubieren und beobachteten auch keine Aspiration bei den Patienten mit einer GCS von 8 oder weniger.5
Chan und Kollegen hingegen intubierten 41 von 414 Intoxikierten Patienten, wobei ein GCS von 8 oder weniger eine Sensitivität von 90 % und eine Spezifität von 95 % für die Voraussage der Notwendigkeit einer Intubation hatte. Das Vorliegen oder das Fehlen eines Schutzreflexes verbesserte diese Werte nicht.6 Demnach scheint die GCS zumindest eine gute Orientierung im Erstangriff zu liefern.
Weitere häufige Gründe für die Intubation von Intoxikierten sind Oxygenierungsprobleme oder eine fehlende Atemarbeit.7
In allen drei Studien war im Falle einer Intubation die Komplikationsrate gering.
Bei der Beatmung gibt es im Erstangriff wenig Besonderes zu beachten. Bei vermuteter Kohlenmonoxid-Intoxikation kann die NIV auch präklinisch und ohne eigentliche Beatmungsindikation genutzt werden, um eine 100 % Sauerstoffbeimischung in der Atemluft sicherzustellen und die Kohlenmonoxidhalbwertzeit zu reduzieren.
Bei der kardiovaskulären Stabilisierung von intoxikierten Patienten können Volumen und Katecholamine wie üblich eingesetzt werden. Bei Breitkomplextachykardien und passender Anamnese kann Natriumbikarbonat 8,4 % in einer Dosis von 1 ml/kgKG versucht werden. Bei Beta-Blocker oder Calciumkanalblocker-Intoxikationen kann eine Hochdosis-Insulintherapie sinnvoll sein. Außerdem sollte die Gabe von Lipidlösung und ggf. ECMO-Anlage bei allen Intoxikationen mit kardiovaskulärem Versagen als Rescuestrategie im Hinterkopf behalten werden. Weitere Gedanken hierzu findet ihr in unserem Artikel über Trizyklische Antidepressiva und die Reanimation Intoxikierter.
Bezüglich des neurologischen Zustandes möchten wir bei unklarem Koma von der probatorischen Gabe von Flumazenil abraten. Aus unserer Erfahrung sind Intoxikationen mit Benzodiazepinen selten Monointoxikationen, und falls es doch eine Monointoxikation ist, führt diese nur äußerst selten zum intubationspflichtigen Koma. Viel häufiger sind Mischintoxikationen, oft mit trizyklischen Antidepressiva oder Quetiapin, wobei die Koingestion von Benzodiazepinen typische Komplikationen wie Krampfanfälle abmindert und die Gabe von Flumazenil ein meist durch die Antidepressiva oder Quetiapin ausgelöstes Koma nicht beseitigt, jedoch die Krampfschwelle senkt. Hierdurch werden Krampfanfälle als Komplikation begünstigt.
Anamnese
Ist der Patient stabilisiert oder von vorneherein stabil, kann man nun beginnen, bei Anamnese, Untersuchung und Diagnostik nach Hinweisen für eine Vergiftung zu suchen. Alleine mit einer guten Anamnese kann in vielen Fällen das Risiko für Vergiftungen und ihren Verlauf sehr gut eingeschätzt werden, obwohl es sich oftmals um eine Fremdanamnese handelt.
Angehörige sollten nicht nur nach Vorerkrankungen und Medikamenten, sondern auch nach Hobbies und dem Beruf des Patienten befragt werden – man vergiftet sich meist mit dem, was man kennt und nutzt. Der Hobbygärtner also eher mit Eibe, Tollkirsche, Ricin oder Insektenschutzmittel, der Modellflugzeugbauer mit dem Treibstoff seiner Flugzeuge (Methanol) und der Autoliebhaber vielleicht mit Frostschutzmittel oder Flusssäure vom Felgenreinigen.
Außerdem können Angehörige oft den Einnahmezeitpunkt eingrenzen, indem sie Angaben machen, wann die Symptomatik wie begann oder zumindest, wann der Patient zuletzt wach gesehen wurde.
Daneben kann der Ersteindruck und das Bauchgefühl des Rettungsdienstes vor Ort – wirkt es eher wie ein Unfall oder doch eher ein Suizidversuch – helfen, das Risiko einzuschätzen. Diese Einschätzung liegt weitaus häufiger richtig, als man vermuten möchte. Dabei sind suizidale Intoxikationen meistens die gefährlicheren, außer es handelt sich um Industrieunfälle.
Zuletzt sollten bei unklarer Situation immer alle Medikamente des Patienten und ggf. auch Chemikalien aus der Patientenumgebung eingepackt und mit ins Krankenhaus verbracht werden. Obwohl dies eigentlich Standard sein sollte, kommt es nicht selten vor, dass dies unterlassen wird und dann Unklarheiten entstehen. In einem von uns persönlich erlebten Fall wurde neben einem bewusstlosen Patienten eine leere Packung Amitriptylin mit 100 Tabletten durch den Rettungsdienst gefunden. Leider hatte man die Dosis aber nicht notiert, so dass im Krankenhaus unklar blieb, ob 100 Tabletten à 10 mg oder bis zu 100 Tabletten à 150 mg eingenommen wurden. Im ersteren Falle wäre der Verlauf insgesamt eher mäßig gefährlich gewesen, im letzteren höchst lebensbedrohlich.
Kann der Patient noch selber angeben, was eingenommen wurde, sollten diese Angaben immer kritisch hinterfragt werden. Bei Drogen sind häufig andere Inhaltsstoffe vorhanden, als der Konsument annimmt. Bei Medikamentenintoxikationen werden in etwa jedem fünften Fall falsche Angaben gemacht, die eine klinische Relevanz haben.8
Untersuchung und Toxidrome9,10
Bei der körperlichen Untersuchung sollte man vor allem nach dem Vorliegen von Toxidromen Ausschau halten.

Das Schöne bei den oben genannten Toxidromen ist, dass wir nicht nur auf die Substanzgruppe, sondern allein anhand des Toxidroms auch auf die Therapiemaßnahmen schließen können. Leider liegen diese klassischen Toxidrome nur bei wenigen Vergiftungen vor. Sollten sie aber vorliegen, sind sie sehr hilfreich.
Patienten mit dem cholinergen Toxidrom erkennt man am leichtesten daran, dass sie Flüssigkeit aus allen Körperöffnungen verlieren. Pathognomonisch ist hier vor allem die Bronchorrhoe, bis zu deren Sistieren dann auch Atropin titriert in 2-4 mg Schritten gegeben werden sollte.
Patienten mit einem anticholinergen Toxidrom wirken meist verwirrt, können auf Ansprache jedoch kurze Zeit folgen, bevor sie die Aufmerksamkeit verlieren und zu nesteln beginnen. Dieses Greifen nach teils halluzinierten Gegenständen (Käfern oder auch Kleidung) ist ziemlich typisch. Außerdem ist die Haut oft warm und trocken (trockene Achselhöhlen). Eine vorsichtige Gabe von Physostigmin ist hier oft sinnvoll.
Während das sympathomimetische Toxidrom dem anticholinergen Syndrom auf den ersten Blick sehr ähnlich ist, schwitzen diese Patienten noch. Außerdem sind sie häufig deutlich aggressiv und agitiert mit einem Hang zur Brutalität, den die Patienten mit dem anticholinergen Syndrom nicht zeigen. Benzodiazepine in teils exorbitanten Dosen helfen meist das sympathomimetische Toxidrom zu kontrollieren.
Ein weiteres, ähnliches Toxidrom, welches aber eher selten ist und auch nicht immer auf eine Intoxikation hinweisen muss, ist das serotonerge Syndrom. Die Patienten zeigen alle Zeichen des sympathomimetischen Toxidroms bis auf die ausgeprägte Aggressivität. Auffällig und typisch sind dafür deutlich gesteigerte Reflexe und leicht auslösbare Muskelkloni.
Das Opiat-Toxidrom mit seiner Trias aus Miosis, Bradypnoe bis zur Apnoe und Bewusstseinsminderung im Sinne eines Komas ist wohl das bekannteste Toxidrom und kann wahlweise mittels Atemwegssicherung und Beatmung bis zu seinem Abklingen und/oder antagonistisch durch Naloxon-Gabe kontrolliert werden.
Weitere wichtige Untersuchungsbefunde können auffällige Gerüche (z.B. Bittermandelgeruch, dieser ist jedoch insgesamt selten) oder Hautverfärbungen (auffällig rote Haut bei Kohlenmonoxidintoxikation) sein.
EKG
Vergiftungen können zu zahlreichen EKG-Veränderungen führen, so dass um diese in vollem Umfang darzustellen ein eigener Artikel notwendig wäre, den wir vielleicht noch nachliefern. Bei jetzt schon bestehendem Interesse sei auf diese beiden guten Übersichtsartikel verwiesen.11,12
Die häufigste EKG-Veränderung bei Vergiftungen ist wohl die Sinustachykardie, welche sehr unspezifisch ist. Sie kann aber zum Gesamteindruck beitragen. Zum Beispiel sind Intoxikationen mit trizyklischen Antidepressiva oder Antipsychotika ohne Sinustachykardie selten. Auch bei relevanten Intoxikationen mit SSRI ist eine Sinustachykardie meist zu finden.
Bei breiten QRS-Komplexen sollte man außerdem an eine Intoxikation mit trizyklischen Antidepressiva denken. Weitere, seltenere Gifte, welche eine QRS-Verbreiterung auslösen können, sind Antipsychotika, Lokalanästhetika inklusive Kokain, Verapamil und Eibe sowie Eisenhut. Daneben gibt es noch diverse vor allem medikamentöse Intoxikationen, die zu einer QRS-Verbreiterung führen können. Diese sind jedoch absolute Kolibris.
Ein R ≥ 3mm in aVR und ein Rechtslagetyp sind ebenfalls typische EKG-Veränderung bei TCA-Intoxikation.13
Was uns leider bei der diagnostischen Eingrenzung nicht weiterhilft, ist eine verlängerte QTc-Zeit, da eine zu große Zahl von Medikamenten und Intoxikationen diese auslösen kann.
BGA
Im Gegensatz dazu kann die BGA bei einigen Vergiftungen diagnostisch wegweisend sein. Findet sich eine metabolische Azidose mit positiver Anionenlücke, sind unter den möglichen Differentialdiagnosen gemäß dem Mnemonik KUSSMAUL mit Salizylsäurevergiftung, Methanol und Ethylenglykol gleich drei Vergiftungen möglich. Bei allen diesen Vergiftungen ist bei dadurch ausgelöstem Koma die Dialyse die Methode der Wahl, so dass sich hieraus auch eine unmittelbare therapeutische Konsequenz ergibt. Eine weitere sehr seltene Differentialdiagnose kann die Eisenintoxikation sein.14
Fällt in der BGA jedoch eine verminderte bis negative Anionenlücke auf, ist dies hinweisend auf eine Lithiumvergiftung.
Laboruntersuchung und Tox-Screen des Urins
Es gibt leider noch keine Laboruntersuchung, die als billige, schnelle und valide Verfahren zum Einsatz kommen kann, um Vergiftungen nachzuweisen.
Eine Gaschromatographie könnte theoretisch ein geeignetes Screeningverfahren sein, ist jedoch zu schlecht verfügbar und zu teuer, um diese breit einzusetzen. Bei konkretem Verdacht ergibt die Bestimmung des jeweiligen Spiegels unter Umständen forensisch Sinn. Da die meisten Bestimmungen jedoch einige Tage benötigen, ist ihr klinischer Nutzen im Akutfall bei den meisten Vergiftungen gering.
Ein internistisches Basislabor hat bei unklarer Bewusstlosigkeit immer Sinn, und da Koingestionen von Paracetamol bei Medikamentenvergiftungen nicht selten sind und der Spiegel schnell und leicht verfügbar sowie kostengünstig ist, ist das Anfordern eines Paracetamol-Spiegels oft ebenfalls sinnhaft. Weiterhin kann die Bestimmung der osmotischen Lücke – und Messung eines Ethanol-Spiegels, denn Ethanol erhöht diese auch – nützlich sein, um nach toxischen Alkoholen zu screenen. Wichtig ist hierbei jedoch, zu beachten, dass ein negatives Ergebnis eine Intoxikation mit toxischen Alkoholen nicht ausschließen kann.14
Weniger sinnvoll finden wir hingegen die Tox-Screens im Urin. Diese sind Immunassays, binden also ein Antigen an einen Antikörper. Dies führt einerseits zu dem Problem, dass eine oft recht hohe Nachweisschwelle überschritten werden muss, damit der Test positiv ausfällt und darüber hinaus auch keine Aussage über die Höhe des Spiegels möglich ist.
Zum anderen sind zum Beispiel Amphetamine recht einfache Moleküle, sodass passgenaue Antikörper, die nur Amphetamine binden, kaum vorliegen. Außerdem wird teilweise ein Konsum vor einigen Tagen bis Wochen noch als positives Testergebnis angezeigt. Man bekommt hier also häufig falsch positive Ergebnisse.15 Insgesamt sind bis zu 50 % der Ergebnisse eines Tox-Screens falsch positiv.16 Die folgende Tabelle, modifiziert nach Saitman15 kann hier einen groben Überblick über die häufigeren falsch-positiven Kreuzreaktionen geben:
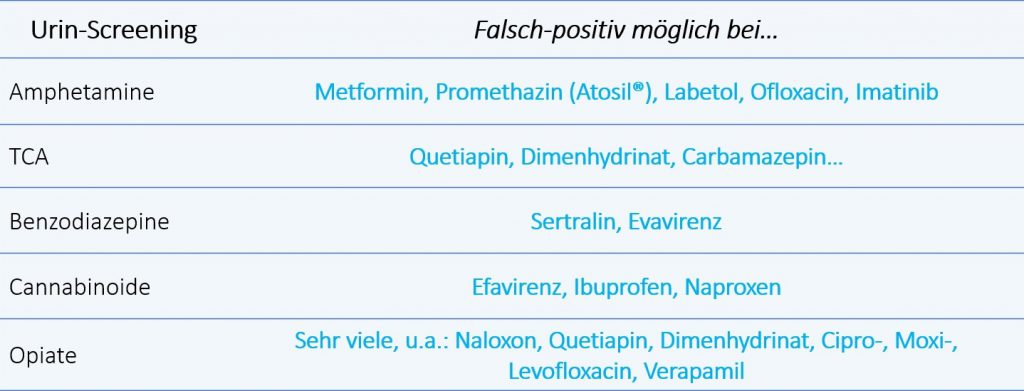
Im Gegensatz dazu gibt es insbesondere bei Benzodiazepinen (allen voran Lorazepam und Clonazepam) und Opiaten häufig falsch negative Ergebnisse, weil die meisten Tox-Screens hier ein bis zwei gängige Metabolite nachweisen, die aber nicht bei allen Stoffen dieser Gruppe vorkommen. So waren zum Beispiel in einer Studie 20 % von Schmerzpatienten, die regelmäßig Benzodiazepine einnahmen im Tox-Screen negativ.17
Das heißt: Am Ende kann man mit einem Tox-Screens weder eine Vergiftung sicher einschließen noch ausschließen. Der Informationsgewinn ist also häufig gering. Aus unserer Sicht sollten diese Tests daher sehr zurückhaltend verwendet und nur strengstens in der Gesamtschau aller Befunde gewertet werden.
Schlussfolgerung
Ob und welche Vergiftungen vorliegen, lässt sich oftmals nur schwer ermitteln, wenn keine guten (fremd-)anamnestischen Angaben vorliegen. Insbesondere die Untersuchung, EKG und BGA können jedoch einige schwere Vergiftungen und Substanzgruppen mit guter Wahrscheinlichkeit ermitteln und es lässt sich auch eine therapeutische Konsequenz daraus ableiten, insbesondere wenn die einzelnen erhobenen Befunde alle in die gleiche Richtung weisen und zum klinischen Bild der Vergiftung passen.
Oft hilft hier auch ein Anruf in der Giftinformationszentrale, da die Kolleginnen und Kollegen dort die klinischen Bilder der diversen Vergiftungen leichter abrufen können und sich aus der Ferne manchmal leichter ein Gesamtbild ergibt. Dies kann im Rettungsdiensteinsatz auch schon auf der Anfahrt zum Patienten geschehen, egal ob klar ist, welche Substanz genommen wurde. Die Kollegeninnen und Kollegen dort können dann schon Informationen für den Erstangriff geben.
Zusammenfassung
- Intoxikationen gehören zu den Top-3-Ursachen sowohl von Bewusstseinsveränderungen als auch Vigilanzminderungen
- Bei möglichen Intoxikationen sollte als erstes an den Eigenschutz gedacht werden
- Eine GCS von 8 oder weniger scheint als grobe Orientierung zur Entscheidung über eine Intubation anwendbar, erfahrenere Kollegen werden aber den klinischen Gesamteindruck bevorzugen
- Flumazenil als Antidot sollte bei unklaren Intoxikationen eher nicht probatorisch gegeben werden
- Eine genaue Anamnese hilft oft, die möglichen Giftstoffe einzugrenzen
- In der körperlichen Untersuchung ist insbesondere nach dem cholinergen, anticholinergen, symapthomimetischen und Opiat-Toxidrom zu suchen, woraus sich auch eine therapeutische Konsequenz ableitet
- Im EKG sollte nach breiten QRS-Komplexen und einem Rechtslagetyp sowie hohen R-Zacken in aVR gesucht werden
- In der BGA weist eine metabolische Azidose mit erhöhter Anionenlücke möglicherweise auf eine Salizylsäure-, Methanol- oder Ethylenglykol-Intoxikation hin. Bei Bewusstseinsstörungen besteht dann in der Regel auch eine Dialyse-Indikation
- Eine verminderte bis negative Anionenlücke in der BGA kommt äußerst selten vor, weist dann jedoch typischerweise auf eine Lithiumintoxikation hin
- Tox-Screens im Urin haben eine sehr hohe Rate an falsch-positiven (bis zu 50 %) und falsch-negativen (vielleicht um 20 %) Ergebnissen und besitzen daher nur einen sehr begrenzten Nutzen
- Ein Paracetamol-Spiegel im Labor kann meist kostengünstig und schnell bestimmt werden. Bei konkretem Verdacht ergibt oft auch die Abnahme der jeweiligen Blutspiegel aus forensischen, seltener auch aus klinischen Gründen, Sinn
Wenn euch dieser Artikel gefallen hat, ihr etwas vermisst oder Themenwünsche für weitere Artikel habt, schreibt uns an christoph [at] toxdocs.de Wir freuen uns über euer Feedback! Bei Facebook und in unserem RSS-Feed werdet ihr über neue Posts auf dem laufenden gehalten.
Quellen
1. Kanich W, Brady WJ, Huff JS, et al. Altered mental status: Evaluation and etiology in the ED. The American Journal of Emergency Medicine. 2002;20(7):613-617. doi:10.1053/ajem.2002.35464
2. Schmidt WU, Ploner CJ, Lutz M, Möckel M, Lindner T, Braun M. Causes of brain dysfunction in acute coma: a cohort study of 1027 patients in the emergency department. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine. 2019;27(1):101. doi:10.1186/s13049-019-0669-4
3. Chilcott RP, Larner J, Matar H. UK’s initial operational response and specialist operational response to CBRN and HazMat incidents: a primer on decontamination protocols for healthcare professionals. Emergency Medicine Journal. December 2018:emermed-2018-207562. doi:10.1136/emermed-2018-207562
4. Amlôt R, Carter H, Riddle L, Larner J, Chilcott RP. Volunteer trials of a novel improvised dry decontamination protocol for use during mass casualty incidents as part of the UK’S Initial Operational Response (IOR). PLOS ONE. 2017;12(6):e0179309. doi:10.1371/journal.pone.0179309
5. Duncan R, Thakore S. Decreased Glasgow Coma Scale score does not mandate endotracheal intubation in the emergency department. J Emerg Med. 2009;37(4):451-455. doi:10.1016/j.jemermed.2008.11.026
6. Chan B, Gaudry P, Grattan-Smith TM, McNeil R. The use of Glasgow Coma Scale in poisoning. J Emerg Med. 1993;11(5):579-582.
7. Hua A, Haight S, Hoffman RS, Manini AF. Endotracheal Intubation after Acute Drug Overdoses: Incidence, Complications, and Risk Factors. J Emerg Med. 2017;52(1):59-65. doi:10.1016/j.jemermed.2016.07.114
8. Pohjola-Sintonen S, Kivistö KT, Vuori E, Lapatto-Reiniluoto O, Tiula E, Neuvonen PJ. Identification of Drugs Ingested in Acute Poisoning: Correlation of Patient History With Drug Analyses: Therapeutic Drug Monitoring. 2000;22(6):749-752. doi:10.1097/00007691-200012000-00016
9. Rasimas JJ, Sinclair CM. Assessment and Management of Toxidromes in the Critical Care Unit. Critical Care Clinics. 2017;33(3):521-541. doi:10.1016/j.ccc.2017.03.002
10. Boyle JS, Bechtel LK, Holstege CP. Management of the critically poisoned patient. Scand J Trauma Resusc Emerg Med. 2009;17:29. doi:10.1186/1757-7241-17-29
11. Holstege CP, Eldridge DL, Rowden AK. ECG Manifestations: The Poisoned Patient. Emergency Medicine Clinics of North America. 2006;24(1):159-177. doi:10.1016/j.emc.2005.08.012
12. Yates C, Manini AF. Utility of the Electrocardiogram in Drug Overdose and Poisoning: Theoretical Considerations and Clinical Implications. Curr Cardiol Rev. 2012;8(2):137-151. doi:10.2174/157340312801784961
13. Liebelt EL, Francis PD, Woolf AD. ECG lead aVR versus QRS interval in predicting seizures and arrhythmias in acute tricyclic antidepressant toxicity. Ann Emerg Med. 1995;26(2):195-201.
14. Hackl G. Akute Intoxikationen: Marker für Screening, Diagnose und Therapiesteuerung. Med Klin Intensivmed Notfmed. 2019;114(4):302-312. doi:10.1007/s00063-019-0566-7
15. Saitman A, Park H-D, Fitzgerald RL. False-Positive Interferences of Common Urine Drug Screen Immunoassays: A Review. J Anal Toxicol. 2014;38(7):387-396. doi:10.1093/jat/bku075
16. Hughey JJ, Colby JM. Discovering Cross-Reactivity in Urine Drug Screening Immunoassays through Large-Scale Analysis of Electronic Health Records. Clin Chem. 2019;65(12):1522-1531. doi:10.1373/clinchem.2019.305409
17. Mikel C, Pesce AJ, Rosenthal M, West C. Therapeutic monitoring of benzodiazepines in the management of pain: current limitations of point of care immunoassays suggest testing by mass spectrometry to assure accuracy and improve patient safety. Clin Chim Acta. 2012;413(15-16):1199-1202. doi:10.1016/j.cca.2012.03.017

Hallo aus dem Rettungsdienst!
Bevor wir die Patient*innen untersuchen, gehen wir nach dem 3S-Schema vor: Scene, Safety, Situation. Das würde das Überblicken der Einsatzstelle und merkwürdige Umstände zu erkennen einschließen. Somit kann das ABCDE-Schema auch in seiner Reihenfolge bleiben (außer bei Trauma, da wird vorher natürlich noch das „x“ kontrolliert). Deshalb wäre es schön, wenn ihr den Artikel anpassen könntet. Vielen Dank im Übrigen, eure Seite hilft mir gerade bei der Vorbereitung unserer nächsten Fortbildung!
Liebe Alena,
prima – wichtig ist doch vor allem, dass man einmal aktiv nach dem Eigenschutz schaut und bei möglicher Intoxikation eben nochmal ganz besonders. Ob man das jetzt nach einem E-ABCDE oder einem SSS-ABCDE macht, ist am Ende doch nur die Gedankenstütze – und die ist auch nicht in jedem Rettungsdienstbereich gleich. Deshalb hoffen wir, dass du einverstanden bist, wenn wir es für uns beim E-ABCDE belassen.
Wir freuen uns, dass die Homepage dir bei deiner Fortbildung hilft und wünschen dir viel Spaß dabei!